診療案内
無痛分娩
無痛分娩 (24時間対応)
当院では「硬膜外麻酔」を使用した無痛(和痛)分娩を行っています。
完全に痛みがなくなる状態ではないので、「和痛分娩」ともいいます。
当院では、ご本人希望での無痛分娩を行っております。
無痛分娩には、メリット・デメリットがあります。それらを良く理解して頂き、安全に行うために院長から説明を行います。
初産の方にも対応しております。
無痛分娩をご希望の方は、無痛分娩希望であることを産科外来担当医に伝え、「無痛分娩外来」を妊娠30週までに受診してください(要予約)。
また、当院で開催されるパパママ教室への参加が必須となります。
★無痛分娩を希望される方の流れ
①無痛分娩希望であることを産科外来担当医に伝え、「無痛分娩外来」を妊娠30週までに予約してください。
②無痛分娩外来を受診する
院長による問診、診察、説明を行います。無痛分娩の詳しい説明や、適応にあるかなどの質問も本外来にて行いますので、予約の上、受診してください。
また、妊娠33~36週でのパパママ教室への参加も必須となりますので、早めにご予約ください。
③計画分娩の決定
妊婦健診での内診所見から、院長が入院(計画分娩)の日程を決定します。
★当院はJALA(The Japanese Association for Labor Analgesia: JALA)「無痛分娩関係学会・団体連絡協議会」の登録施設です。
★無痛分娩には、リスクが伴うことがあり、当院ではスタッフ全員で安全対策を行っております。「お知らせ」に適宜講習会など行った際にはアップいたしますので、ご確認ください。
★患者様へは以下の説明を行い、ご理解・ご同意いただいた方のみに無痛分娩を行っております。
①経膣分娩での分娩に限ります。前回帝王切開の方は対象にはなりません。
②硬膜外麻酔による鎮痛効果を利用し、お産の痛みを和らげます。(図3参照)
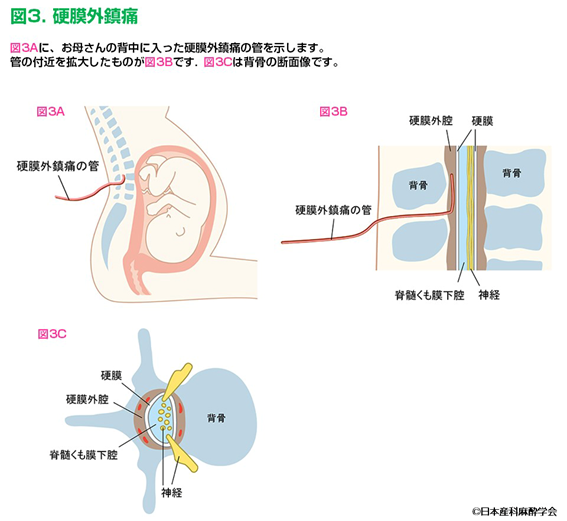
③硬膜外麻酔併用による無痛(和痛)分娩とは
脊髄を覆う硬膜の外側に存在する硬膜外腔に、1mm未満の細いプラスチックのチューブ(カテーテル)を入れて、そこから麻酔薬(局所麻酔)を投与します。目標は、足の力が入り、分娩時に自力で「いきむ」ことができるように、麻酔薬の投与量と濃度を調整します。完全な痛みの消失を目指すのではなく、痛みを制御し、安全に分娩することを目指します。
④入院前日の夕方御入院いただき、頸管拡張を行います。
頸管拡張後、硬膜外麻酔を留置します。翌朝、子宮収縮薬を点滴から投与し、分娩の誘発を開始します。お腹の張りが強まり、痛みを軽減してほしいと思われた時に、スタッフにお伝えください。基本的には、その時点で麻酔を開始しますが、お産の進み具合によっては、麻酔の開始をお待ちいただくこともあります。
麻酔は、院長により必要時、安全な量の麻酔薬を追加注入いたします。場合によっては、カテーテルの入れ替えなども行います。
⑤硬膜外麻酔併用分娩の利点として、他の痛み止めよりも効果が確実です。
胎児への麻酔薬による直接的な影響を認めません。母体の過換気や息こらえを抑制し、胎児への酸素供給が良くなります。分娩後の回復が早く、体力が温存される可能性が期待できます。
⑥注意事項として:
分娩時の硬膜外麻酔管理は、院長が行っております。安全に和痛分娩を提供できるよう、子宮収縮薬を使用した分娩誘発での計画分娩で行います。誘発分娩に反応しない場合、一時退院となることもあります。入院予定日以外に陣痛発来・破水などの症状を迎えた場合、院長が対応できないこともあります。ご了承ください。
また必ず出産前教室(パパママ教室)への参加と、当同意書のご理解とサインが必要となります。
⑦硬膜外無痛鎮痛を用いた分娩中は、麻酔を使用しない自然分娩とは異なった過ごし方をします。
分娩誘発を開始した時から食事はできません。
飲み物は、水・茶・スポーツドリンクのみ飲めますが、牛乳やジュース類、栄養ドリンクは飲めません。
麻酔開始から分娩体位をとるまでは、横向きで過ごします。
心電図モニターや酸素飽和度などの持続生体モニターと、定期的な血圧測定を行います。
麻酔開始後はベッド上で過ごし、トイレには行けませんが、排尿用のやわらかいチューブにて、適宜排出します。
⑧硬膜外鎮痛法を用いた分娩には、以下の影響が認められています。
硬膜外鎮痛法によるお産では、分娩時間が延長する場合があります。
帝王切開率は増加しません(2.2~5.7%)。
鉗子や吸引器具を用いて、お産のお手伝いをする可能性が高まります。器械分娩の率は自然分娩では約8%ですが、無痛分娩では20%ほどになります。
⑨合併症・副作用
<痛みが和らぐとともに起こる副作用>
・血圧低下
・下半身の感覚が鈍くなる、しびれ、力の入りにくさ
・体温が上がる
・尿を出したい感じが鈍くなる・出しにくくなる
・かゆみ
<起こりうる合併症>
・使用薬剤・物品等によるアレルギー
・穿刺部位の痛み
・神経障害:注射の針やカテーテルが神経に接触することで神経に傷を生じる可能性があります。
・硬膜穿刺後頭痛:麻酔時に針で硬膜に穴があくと、脊髄の周りにある脳脊髄液が漏れ頭痛が起こる可能性があります。
<非常にまれな合併症>
・局所麻酔薬中毒:カテーテルが血管の中に迷入し、局所麻酔薬が血管の中に少量入ると耳鳴り・唇のしびれ・金属味等を感じます。大量に入るとけいれん・不整脈・意識がなくなる等がみられます。
・全・高位脊髄くも膜下麻酔:カテーテルが硬膜を貫いて脊髄くも膜下腔の中に迷入し薬が投与されると、局所麻酔薬の効果が非常に強く出て、足の力がまったく入らなくなり、麻酔範囲が広くなります。呼吸困難や意識がなくなる等がみられる可能性もあります。
*上記症状が重篤な場合には、母体の救命を最優先として治療します。母体救命のため気管挿管や循環作動薬の投与等の緊急処置を行い、必要性を認めた場合には、緊急帝王切開を行います。
・硬膜外血腫・硬膜外膿瘍:硬膜外カテーテル挿入時、またはカテーテルを抜く時に出血すると、硬膜外腔に血が溜まることがあります。またカテーテル周囲に感染が起こると硬膜外腔に膿が溜まることがあり、背中の痛みや足の麻痺症状が出現すると手術が必要となる可能性もあります。
なお、硬膜外無痛分娩を受けなくても産後に起こる可能性があり、硬膜外鎮痛による合併症と類似する症状もあるため、注意が必要です。
・産後神経障害:胎児の頭と母体骨盤の間で神経が圧迫される、またはお産の体位により起こります。
腰痛:妊娠により背中の靭帯が軟らかくなると、大きくなった子宮の重みが背骨にかかりやすくなり、負担が増すために起こります。
⑩現在当院では、硬膜外鎮痛法以外の分娩時鎮痛を提供しておりません。
無痛分娩を安全に取り組むために当院では以下の情報を公開しております。
●当院の無痛分娩に関しての施設基準
<勤務医師数>
| 2021年8月時点 | 常勤医師数 |
|---|---|
| 産婦人科医師数 | 3人 |
| 麻酔科標榜医・救急救命専門医・産婦人科専門医 | 1人 |
| 合計 | 3人 |
<分娩取り扱い実績>
| 2022年 | 2023年 | 2024年 | |
|---|---|---|---|
| 分娩件数 | 489件 | 456件 | 476件 |
| 無痛分娩件数 | 48件 | 65件 | 97件 |
| 帝王切開分娩件数 | 115件 | 134件 | 109件 |
<無痛分娩に関する当院の準備機器>
①麻酔器
②AED
③母体用生体モニター
④蘇生用酸素配管・酸素流量計・バックバルブマスク・マスク・喉頭鏡・気管内チューブ(6.0~7.5)・スタイレット・経口エアウェイ・吸引装置・吸引カテーテル)
⑤緊急対応用薬剤(アドレナリン・硫酸アトロピン・エフェドリン・ジアゼパム・チオペンタール・1%デュプリバン・ロクロニウム・硫酸マグネシウム・静注用脂肪乳剤・リンゲル液・生理食塩水)
<急変時の体制>
産婦人科専門医2名と産婦人科専門医+麻酔標榜医+救急救命専門医(副院長)、が対応。
搬送が必要な場合は、埼玉県母体搬送のルールに則り搬送いたします。
<新生児蘇生講習会受講状況>
2021年7月23日 スキルアップコース受講済
無痛分娩麻酔管理者および麻酔担当医
院長:林田綾子(常勤医)
日本産婦人科学会認定産婦人科専門医
麻酔科研修歴:2002年3月7日から2010年4月9日の期間、獨協医科大学病院にて、全身麻酔(症例によっては硬膜外麻酔併用)例)305例実施。
JALAコース:2021年8月5日受講
JCIMELS:
インストラクター 2017年受講
ベーシックコース 2022年10月受講
硬膜外鎮痛急変対応コース 2023年2月受講
ALSO:
2019年7月 プロバイダーコース受講
2022年3月 インストラクターコース受講
<無痛分娩にかかわるスタッフ>
無痛分娩研修終了助産師数:5名(2021年8月受講)
無痛分娩研修終了看護師数:6名(2023年4月現在)
看護師・助産師の中でのNCPR資格保有者数:5名
看護師・助産師の中でのJCIMELS講習受講者数:2名
当院では、日本産婦人科医会偶発事例報告への参画をしております。
妊産婦死亡報告事業への参画を行っております。








